气道播散STAS对早期肺癌术后复发率和生存率影响(续)
昨天,胡迪主任推文,推荐大家了解近日日本九州大学在《The Annals of Thoracic Surgery》上发表的论文,题目为“Significance of Spread Through Air Spaces in Resected Pathological Stage I lung Adenocarcinoma”, 关于早期肺癌气道内播散对手术后复发率和生存率的负面影响。今天继续就这个命题,进行讨论。
今天这个标题是一个值得思考的命题。术前能准确诊断早期肺癌合并肿瘤STAS,那么采用合理的手术方式,就可以减少STAS给术后无复发生存率和总体生存率带来的负面影响。
那么问题来了,目前好像没有强调STAS肿瘤侵袭扩散对现在的肺癌临床和病理分期标准有什么影响。世界卫生组织明确表示,STAS是肺癌侵袭扩散的一种形式,在TNM分期中,似乎STAS应该属于远处转移M的范畴,按照远处转移的定义,STAS套不上M1a, M1b和M1c。STAS肯定无法和N有任何关联,那么和T有关联,T只跟肿瘤大小、生长方式和细胞类型有关系。世界卫生组织明确规定,计算肿瘤大小,不能包含STAS侵袭扩散的范围。有了STAS肿瘤侵袭扩散,那么小于3.0厘米的肺癌,还能定义为T1a, T1b和T1c吗?STAS肿瘤侵袭扩散,会提高术后复发率和降低总体生存率,在手术前评估和制定手术切除范围时,能算作一个预测因素,但是在肺癌临床分期上STAS算个什么东西呢?
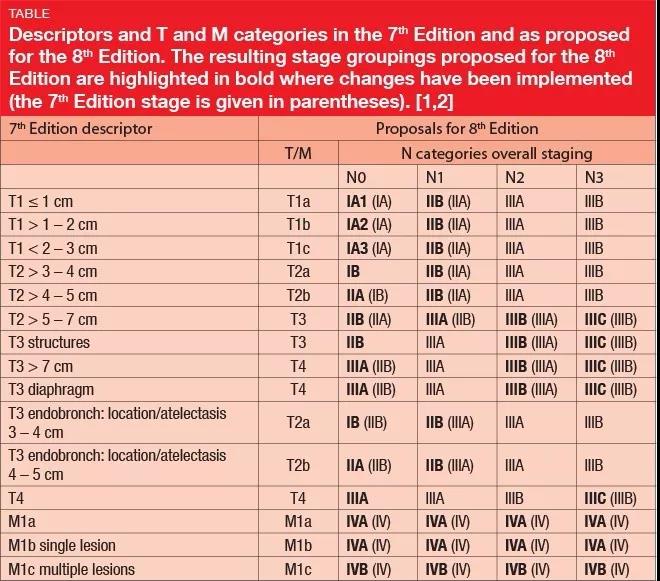
以上表格为第七版和第八版肺癌TNM分期标准的比较
早期肺癌,包括腺癌和鳞癌等病理I期的非小细胞肺癌,采用肺叶切除加淋巴清扫,可以达到很好的治疗效果,甚至治愈。气道内播散,也就是通过肺泡和毛细支气管通道,将肺癌肿块的癌细胞,播散到肿瘤周边部分肺实质内。如果癌细胞是一个一个地向外播散,CT片或PET-CT,不一定能发现,除非播散的癌细胞呈微乳头或癌巢方式存在。
又有问题了,很多STAS不是在手术前发现的,而是手术后在切除的标本里发现的。如果术前CT片认定非浸润性早期肺癌,病人做了限制性肺切除术(肺段切除或肺楔形切除术),术后病理诊断为STAS浸润扩散,那病人术后无复发生存率(RFS)和总体生存率(OS),都会受到负面影响,病人就有可能承担切除范围不够,术后肿瘤复发的风险。限制性肺切除术后,肿瘤复发带来的致命风险大过于保留肺组织和肺功能带来的机会利益。
昨天胡迪主任推文里提到,改善CT诊断技术、病理切片技术、病理读片技术等,可以提高术前STAS的检出率,这是一个伟大的工程,需要医疗器械研发机构、培训教育、医疗质量监督管理等介入。
因收集病例比较久远,故作者采用第七版TNM肺癌分期标准。下面,我们看看Gouji Toyokawa的研究结果:
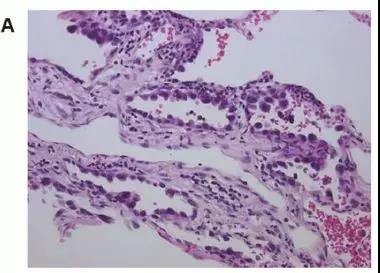
图A,病理检查肿瘤周边没有STAS
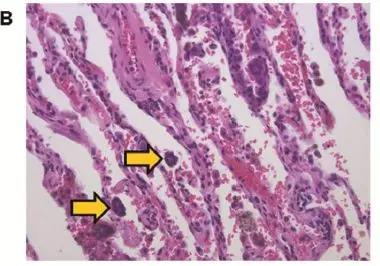
图B,病理检查发现肿瘤周边有1-4个癌细胞或癌巢,属于低STAS
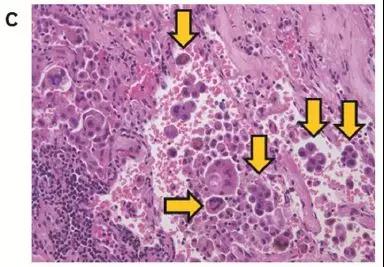
图C,病理检查发现肿瘤周边有超过5个癌细胞或癌巢,属于高STAS
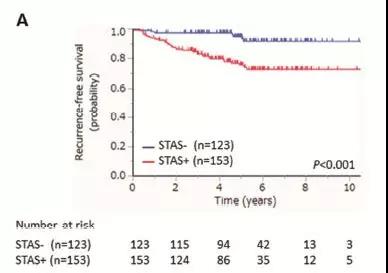
图表A:无STAS(89.5%)和STAS阳性(71.7%)病人5年无复发生存率有显著差异,
STAS引起术后肿瘤复发率增加,肿瘤复发包括局部复发和远处转移
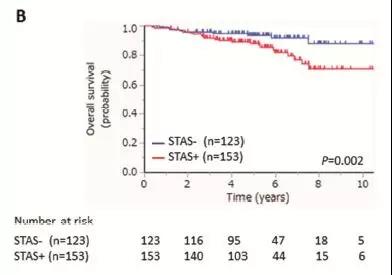
图表C:低STAS和高STAS和无STAS相比较,5年无复发生存率RFS有显著差异,无论轻微气道播散还是重度气道播散,都会导致术后5年无复发生存率降低。
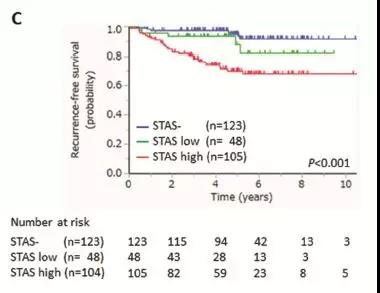
图表B:STAS阳性(91.3%)比STAS阴性(98.3%)病人术后5年肺癌相关的总体生存率明显降低
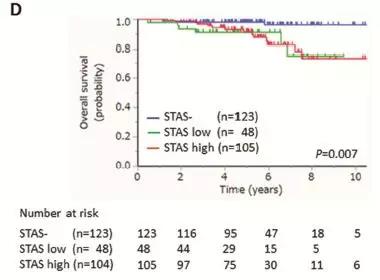
图表D,不同程度的STAS,5年肺癌相关的总体生存率明显下降
另外,在接受限制性肺切除术的病人中,STAS阳性比STAS阴性的病人,5年无复发生存率和肺癌相关5年总体生存率都显著降低。
在那些接受肺叶切除术或两个肺叶切除术病人中,STAS阳性肺腺癌病人的无复发生存率明显降低,但是肿瘤相关总体生存率没有显著差异。
手术前如果发现下列指标异常,STAS阳性的可能性非常大:
1)血液癌胚抗原CEA>3.2
2) 2.0厘米
3) CT片肿块中实性成分占比C/T Ratio>0.26,该指标直接表示STAS阳性
4) PET-CT标准摄入值SUV>=2.5,该指标直接表示STAS阳性
术后病理分期为IB期,发现胸膜侵犯、淋巴累及和血管侵犯,以及标本肿块大于2厘米,除了非典型增生、原位癌和微浸润腺癌,其他组织类型的肿块和病理显示浸润性生长的肿块,都显著与STAS阳性相关联,都会造成术后5年无复发生存率降低。
总结, STAS在肺癌临床分期中,发挥怎样的作用,还不清楚;STAS阳性会导致术后5年无复发生存率和5年总体生存率降低,手术前能有效诊断早期肺癌合并STAS转移,是手术决策和术后良好预后的先决条件。

